Синдром беспокойных ног (СБН) является широко распространенным неврологическим заболеванием, основные проявления которого – неприятные ощущения в ногах, заставляющие пациента совершать движения нижними конечностями, чтобы облегчить состояние. Эти ощущения возникают в покое, ухудшаются в ночное время, хотя в тяжелых случаях могут возникать и днем (во время просмотра телевизионных передач, во время полета в самолете, в период длительного вождения автомобиля). Обычно симптомы выражены в нижних конечностях, но в некоторых случаях вовлекаются руки и туловище.
Распространенность СБН среди взрослого населения варьирует от 5 до 15%, в среднем составляя 10%. СБН чаще встречается в Северной и Западной Европе, значительно реже – в азиатских странах и Южной Европе. Несколько чаще СБН встречается среди женщин, а также лиц старше 65 лет. Принято выделять первичный и вторичный СБН. Они встречаются примерно с одинаковой частотой в популяции.
Этиология первичного СБН неизвестна, он возникает при отсутствии неврологических и соматических заболеваний, в более молодом, иногда даже детском возрасте. Примерно в 92% случаев первичного СБН отмечается отягощенный семейный анамнез. Предполагают аутосомно-доминантный тип наследования с высокой пенетрантностью. В некоторых семьях выявляют связь СБН с локусами на 9, 12 и 14-й хромосомах.
Вторичный СБН обычно возникает после 50 лет на фоне разнообразных соматических и неврологических заболеваний.
Соматические причины вторичного СБН:
- железодефицитная, В12 и фолиево-дефицитная анемии;
- почечная недостаточность;
- нарушение функции щитовидной железы (гипотиреоз, гипертиреоз);
- хронические обструктивные заболевания легких;
- заболевания суставов;
- облитерирующее поражение сосудов нижних конечностей;
- нарушения венозного кровообращения в нижних конечностях.
Неврологические причины вторичного СБН:
- полинейропатии (при алкоголизме, сахарном диабете, амилоидозе, порфирии, наследственной сенсомоторной невропатии);
- поражения спинного мозга (опухоль, травма, спинальная анестезия, рассеянный склероз, миелопатия, миелит, боковой амиотрофический склероз);
- дискогенная радикулопатия;
- болезнь Паркинсона;
- болезнь Гентингтона:
- эссенциальный тремор.
Медикаментозными причинами вторичного СБН является прием:
- антидепрессантов (трициклические антидепрессанты, ингибиторы обратного захвата серотонина);
- препаратов лития;
- нейролептиков, противорвотных препаратов(метоклопрамид);
- антигистаминных средств;
- антагонистов кальция и β-блокаторов.
Вторичный СБН также может встречаться при беременности, при злоупотреблении напитками, содержащими кофеин, а также после значительной физической нагрузки.
Патогенез
Патогенез СБН до конца не изучен. Предполагаются общие механизмы в развитии первичного и вторичного СБН. Выявлены три основных патогенетических фактора СБН, взаимосвязанных между собой:
- дофаминергическая дисфункция;
- нарушение гомеостаза железа;
- генетические механизмы.
Дофаминергическая дисфункция в патогенезе СБН играет центральную роль, особенно нисходящие диэнцефально-спинальные дофаминергические проекции, источником которых являются дофаминергические нейроны, расположенные в каудальном отделе таламуса, гипоталамуса и сером веществе среднего мозга вокруг водопровода мозга. Одна из теорий развития СБН предполагает роль нарушений супраспинальных механизмов модуляции боли, вовлекающих базальные ганглии и нисходящие дофаминергические пути. Роль дисфункции дофаминергической системы в патогенезе СБН также подтверждается уменьшением симптомов при назначении дофаминергических средств (агонистов дофаминовых рецепторов и препаратов леводопы).
Многие исследователи отмечают роль нарушения метаболизма железа в экстрапирамидной системе при СБН. Железо является кофактором фермента, который участвует в синтезе дофамина; кроме того, железо входит в состав структуры белка дофаминовых рецепторов.
Течение СБН
Возраст начала первичного СБН вариабелен: у пациентов с ранним дебютом заболевания (до 50 лет) симптомы протекают исподволь, в то время как у пациентов с поздним дебютом (после 50 лет) отмечается более быстрое течение. Обычно отмечается хроническое стационарное или медленно прогрессирующее течение с периодами ухудшения, ремиссий и стабилизации симптомов. Ухудшения при первичном СБН могут быть спровоцированы физической нагрузкой, стрессом, приемом блокаторов дофаминовых рецепторов, антидепрессантов, а также злоупотреблением кофеином, курением, алкоголем. Течение вторичного СБН зависит от основного заболевания.
Дифференциальная диагностика
СБН следует дифференцировать с ночными крампи, акатизией, ночными миоклониями, полинейропатиями, облитерирующими заболеваниями сосудов нижних конечностей.
Лечение СБН
При вторичном СБН проводится терапия основного соматического или неврологического заболевания. Если содержание ферритина в плазме крови составляет менее 50 мкг/л, назначают препараты железа в сочетании с витамином С 3 раза в сутки.
При первичном и вторичном СБН рекомендуется отказ от курения, употребления кофеинсодержащих напитков, алкоголя. Рекомендуются гигиена сна (сон в определенное время, вечерние прогулки, теплый душ), массаж ног, очень горячие или очень холодные ножные ванны, умеренная физическая нагрузка, нормализация режима дня. Физиотерапия, рефлексотерапия оказывают определенный положительный эффект лишь в некоторых случаях. Принятие решения о необходимости назначения медикаментозной терапии должно учитывать несколько факторов: степень выраженности симптомов, наличие болевого синдрома, расстройства сна, нарушения качества жизни и повседневной активности больного.
Общими терапевтическими подходами к лечению СБН являются:
- Отмена медикаментов, которые могут ухудшать течение СБН (антагонисты дофаминовых рецепторов, антидепрессанты, препараты лития, антигистаминные средства, антагонисты кальция, (β-адреноблокаторы).
- Лечение основного соматического и неврологического заболевания при вторичном СБН.
- Учет возраста больного и степени риска возникновения побочных эффектов фармакотерапии.
- Учет степени выраженности СБН и влияния его на сон и качество жизни пациента.
- Определение дозы, частоты и времени приема медикаментов.
- Начало терапии с минимальных терапевтических доз.
- Медленная титрация дозы с постепенным ее увеличением до минимальной эффективной.
- Оценка обоснованности комбинированной терапии при неэффективности монотерании.
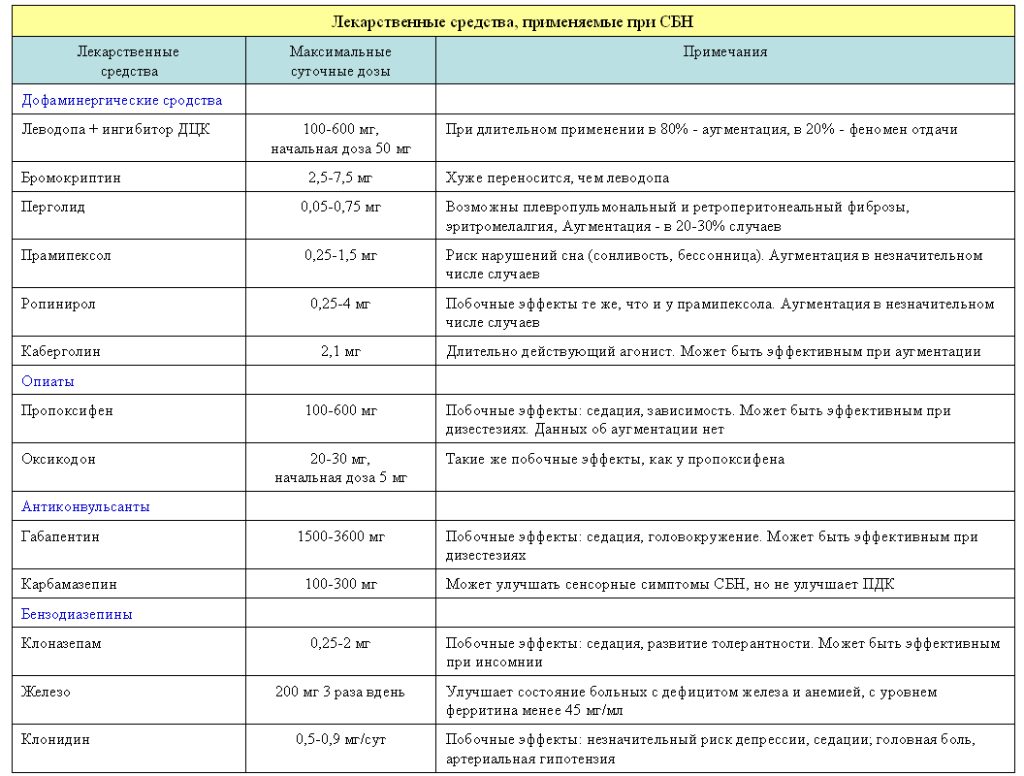
Фармакотерапия при СБН назначается при прогрессирующем течении заболевания, выраженной инсомнии, дневной сонливости и значительном ухудшении повседневной активности и качества жизни пациентов; в среднем в ней нуждаются лишь 20-25% больных. Основными лекарственными средствами, назначаемыми при СБН, являются дофаминергические препарты. антиконвульсанты. бензодиазепины. ониоиды (см. таблицу).
Дофаминергические препараты (агонисты дофаминовых рецепторов, леводопа) наиболее широко изучены при СБН и являются препаратами первого выбора для лечения как первичного, так и вторичного, синдромов.
Леводопа при СБН применяется с 1987 г. Леводопу назначают в комбинации с ингибитором ДОФА-декарбоксилазы – ДДК (бензеразид или карбидопа) в дозе 50 мг за 1 ч до сна, в последующем при недостаточной эффективности дозу увеличивают до 100-200 мг. Однако два важных осложнения длительной леводопатерапии могут наблюдаться при лечении СБН – аугментация (усиление симптомов) и феномен отдачи. Феномен отдачи возникает в 46% случаев уже через 6 мес постоянного приема 160 мг леводопы. Он проявляется возвращением симптомов во вторую половину ночи или ранним утром после вечернего приема леводопы. Феномен отдачи можно уменьшить назначением пролонгированных форм препаратов леводопы с замедленным высвобождением активного вещества или приемом дополнительной дозы леводопы при возвращении симптомов. Аугментация проявляется нарастанием степени тяжести СБН и более ранним появлением симптомов во время лечения. Этот феномен развивается в 80% случаев после 2 мес. применения леводопы при СБН.
При развитии аугментации необходимо:
- проверить уровень ферритина в плазме и при необходимости назначить препараты железа
- уменьшить дозу леводопы или прибегнуть к ее дроблению
- назначить дополнительный прием леводопы в более раннее время
- добавить агонисты дофаминовых рецепторов (АДАР) или полностью перейти с леводопы на АДАР
- заменить дофаминергические препараты на антиконвульсанты, бензодиазепины.
Аугментация гораздо реже возникает при назначении АДАР – не чаще, чем в 20-30% случаев.
АДАР в настоящее время являются основными средствами для лечения СБН. Они влияют на ПДК, уменьшают выраженность парестезий и дизестезий, нормализуют сон. АДАР при СБН стали применяться с 1988 г. Их эффективность сопоставима с леводопой, однако на фоне длительной терапии значительно реже возникают аугментация и феномен отдачи. Более целесообразно назначать неэрголиновые агонисты (прамипексол, ротиготин), так как они лишены таких серьезных побочных эффектов, как ретроперитониаль- ный, клапанный и легочный фиброзы, которые иногда осложняют терапию эрголиновыми производными (бромокриптин, каберголин). АДАР эффективны при СБН в дозах, значительно меньших, чем те, которые применяются при болезни Пар- кинсона, поэтому и риск возникновения побочных эффектов при их использовании при СБН, в целом, также незначительно ниже.
Прамипексол – неэрголиновый допаминовый агонист с высокой селективностью к D2– И D3-подтипам рецепторов. Прамипексол обладает высокой биодоступностью (90%), его период полужизни в плазме составляет 8-12 ч.
Прамипексол уменьшает сенсорные и моторные проявления, степень тяжести СБН, улучшает объективные и субъективные показатели сна. Полисомнографические исследования выявили значительное уменьшение индекса ПДК, улучшение эффективности сна и увеличение его продолжительности. Эффективность прамипексола была продемонстрирована после приема однократной вечерней дозы и при длительной терапии. Прамипексол назначают в дозе 0,125 мг за 2 ч. до обычного времени появления СБН, затем при необходимости постепенно увеличивают дозу на 0,125 мг 1 раз в 2-3 дня до достижения терапевтического эффекта.
Начальная доза и схема титрации дозы зависят от возраста пациента и степени тяжести СБН. Например, у молодых больных с высокой интенсивностью СБН начальная доза может составлять 0,25 мг в последующем ее увеличивают каждые 2 дня. В то же время, у пожилых пациентов стартовая доза прамипексола составляет 0,125 мг ее увеличивают более медленно – 1 раз в неделю. В целом, эффективная доза прамипексола при СБН не превышает 0,5 мг.
При недостаточной эффективности дофаминергических средств назначают антиконвульсанты, бензодиазепины. Опиоиды обычно применяют лишь при тяжелом течении СБН у пациентов с выраженным болевым синдромом, с дневными симптомами; а также в случае неэффективности других лекарственных средств.
Лечение СБН иногда проводят лишь в период усиления симптомов, однако в большинстве случаев первичного СБН терапия проводится на протяжении длительного времени, порой в течение всей жизни. Дофаминергическая терапия является наиболее эффективной при СБН и может использоваться в качестве дополнительного диагностического критерия этого заболевания. Препаратами первого выбора терапии СБН являются АДАР.
Автор: Федорова Н.В., Поповкина О.А.


